زایمان سزارین چیست ؟ زایمان سزارین، یکی از راه های تولد نوزادان است. این نوع از زایمان که به کمک جراحی صورت می گیرد، شامل ایجاد یک برش در شکم مادر و برش دیگری در رحم او است تا بتاون با خیالی آسوده جنین یا جنین ها را به دنیا آورد. طبق نظر مراکز کنترل و پیشگیری از بیماری ها (CDC)، سزارین یک روش معمول است که برای تولد تقریباً یک سوم نوزادان در ایالات متحده استفاده می شود.
به طور کلی قبل از هفته 39 بارداری، از انجام زایمان سزارین اجتناب می شود، بنابراین جنین زمان مناسبی برای رشد در رحم در اختیار دارد. با این حال، گاهی اوقات در طی بارداری مشکلات و عوارضی به وجود می آیند که در نتیجه آن زایمان سزارین باید قبل از هفته 39 بارداری انجام شود.

فهرست مقالات
چرا زایمان سزارین انجام می شود ؟
زایمان سزارین معمولاً هنگامی انجام می شود که عوارض ناشی از بارداری، انجام زایمان طبیعی از طریق واژن را دشوار کرده و یا مادر یا فرزند او را در معرض خطر قرار دهد. اگرچه گاهی اوقات بنا به تمایل مادر و یا دلایل دیگر، از همان اوایل بارداری، برای انجام زایمان سزارین برنامه ریزی می شود، اما در بیشتر موارد این عوارض بارداری است که باعث می شود پزشک تصمیم به انجام زایمان سزارین بگیرد.
دلایل زایمان سزارین عبارتند از:
- شرایط رشد جنین دچار اختلال شده است
- سر جنین نسبت به کانال زایمانی بزرگ تر است
- وضعیت قرارگیری جنین در رحم بریچ است یعنی پاهای او رو به پایین است
- وجود عوارض اولیه بارداری
- مشکلات تهدیدکننده سلامتی مادر، مانند فشار خون بالا یا بیماری قلبی که تحت کنترل نباشد
- مادر در ناحیه تناسلی دارای ضایعات تبخال تناسلی فعال باشد که در نتیجه آن ویروس عمال تبخال یعنی هرپس سیمپلکس می تواند به فرزند او منتقل شود
- سابقه زایمان قبلی سزارین
- مشکلات مربوط به جفت، مانند جدا شدن جفت یا جفت سرراهی
- مشکلات مربوط به بند ناف
- کاهش اکسیژن رسانی به جنین
- دیسترس جنینی یعنی شرایطی که در طی آن جنین در رحم تحت فشار بوده و یا تحمل پروسه زایمان را نداشته و باید سریعا از رحم مادر خارج شود
- بارداری های چندقلویی
- توقف در فرآیند زایمان
- موقعیت قرارگیری جنین در رحم به صورت عرضی (افقی به صورتی که پاهایش به سمت یک پهلو و سر او به سمت پهلوی دیگر باشد)
خطرات زایمان سزارین
زایمان سزارین در حال تبدیل شدن به یک نوع زایمان رایج در سراسر جهان به عنوان روشی با اطمینان است، اما هنوز هم یک جراحی بزرگ است که خطراتی را برای مادر و فرزند او به همراه دارد. وقتی زایمان سزارین انجام می شود، خطرات و مزایای این روش باید در نظر گرفته شود. این فرآیند شامل بررسی مزایا و خطرات احتمالی زایمان به شیوه سزارین در مقایسه با زایمان طبیعی (از راه واژن) است. گاهی اوقات مزایای زایمان سزارین بیشتر از خطرات احتمالی آن است و گاهی مزایای زایمان طبیعی بیشتر از خطرات زایمان سزارین است. برای انتخاب بهترین گزینه، باید منافع و مضرات هرکدام را به صورت جداگانه و با مشورت پزشک بررسی نمود. خطرات احتمالی زایمان سزارین عبارتند از:
خطرات تهدیدکننده سلامت مادر:
- عفونت از جمله عفونت محل جراحی، رحم یا اندام های مجاور لگن مانند مثانه یا کلیه.
- افزایش خطر لخته شدن خون یا همان ترومبوز ورید عمقی (DVT).
- خون ریزی بیش از حد. از دست دادن خون در زایمان سزارین به طور متوسط تقریباً دو برابر بیشتر از زایمان واژینال است. با این وجود، در طی پروسه سزارین به ندرت به انتقال خون نیاز است.
- کاهش عملکرد روده. حرکات روده ها گاهی اوقات تا چند روز پس از جراحی کند شده و در نتیجه باعث اتساع، نفخ و ناراحتی می شود.
- مدت زمان بستری طولانی تر در بیمارستان و همچنین زمان بهبودی طولانی تر در مقایسه با زایمان واژینال. پس از سزارین سه تا پنج روز بستری در بیمارستان نیاز است در حالی که این مدت برای زایمان واژینال کمتر از یک تا سه روز است.
- واکنش به بیهوشی. سلامت مادر می تواند با واکنش های غیرمنتظره (مانند افت ناگهانی فشار خون) به ماده بیهوشی یا داروهای مورد استفاده دیگر در حین جراحی به خطر بیفتد.
- خطر نیاز به انجام جراحی های اضافی به عنوان مثال، برداشتن رحم (هیسترکتومی)، ترمیم مثانه بدلیل آسیب مجاری ادراری در حین جراحی و …
- خطر بروز چسبندگی، فتق و سایر عوارض مربوط به جراحی های شکمی.
- کاهش بالقوه قدرت باروری و افزایش خطر مشکلاتی همچون سقط جنین در آینده.
- افزایش خطر بروز جفت سرراهی، جفت آکرتا و یا جدا شدن زودهنگام جفت در حاملگی های آینده.
- افزایش خطر نیاز به تکرار سزارین برای تمام بارداری های آینده.
- افزایش خطر پارگی رحم در بارداری های بعدی از محل برش سزارین.
- مرگ مادر (بسیار نادر). از آنجا که زایمان سزارین یک عمل جراحی بزرگ است، برآورد خطر مرگ یک مادر پس از زایمان سزارین بیشتر از خطر مرگ پس از زایمان طبیعی است.
خطرات تهدیدکننده سلامت جنین
- مشکلات تنفسی برای جنین، به ویژه اگر قبل از هفته 39 بارداری انجام شود. نوزادانی که به شیوه سزارین متولد می شوند، به احتمال زیاد دچار مشکلات تنفسی مانند تاکی پنه گذرا (تنفس غیر طبیعی سریع در چند روز اول پس از تولد) می شوند.
- نمره آپگار پایین (نمره آپگار یک روش سنجش سلامت نوزاد بر اساس تعداد ضربان قلب و برخی موارد دیگر است). این نمره پایین می تواند تأثیر ماده بیهوشی باشد (به ویژه هنگامی که زایمان به صورت بیهوشی عمومی انجام می شود)، یا اینکه ممکن است نوزاد از پیش از تولد، در رحم مشکل داشته باشد.
- افزایش نیاز به حضور در بخش مراقبت ویژه نوزادان (NICU).
- آسیب به جنین در حین برش جراحی که البته اتفاقی نادر است.
- افزایش خطر ابتلا به آسم، آلرژی، و احتمالا بیش فعالی (ADHD) و اوتیسم
به یاد داشته باشید که صرفاً افزایش خطر به این معنی نیست که احتمالاً با مشکل روبرو خواهید شد. بنابراین برای تصمیم گیری در مورد زایمان، صحبت با پزشک، مراجعه به سوابق پزشکی و در نظر گرفتن وضعیت خاص بارداری و جنین شما، بسیار مهم است. با در نظر گرفتن این موارد است که می توانید بفهمید چه نوع زایمانی برای شما بهتر است.
نحوه آماده شدن برای زایمان سزارین
اگر شما و پزشک تصمیم بگیرید که زایمان به شیوه سزارین بهترین گزینه برای شما است، پزشک دستورالعمل های کاملی در مورد آنچه می توانید برای کاهش خطر عوارض و انجام موفقیت آمیز زایمان سزارین انجام دهید را به شما می دهد.
مانند هر دوران دیگری، مراقبت های دوران بارداری نیز معاینات زیادی را شامل می شوند. این معاینات شامل آزمایش خون و سایر معاینات برای تعیین سلامت شما و جنین تان، هستند تا مشخص شود چه نوع زایمانی برای شما بهتر است.
در صورت نیاز به انتقال خون در حین جراحی، پزشک حتماً گروه خونی شما را ثبت می کند. البته که در طی زایمان سزارین به ندرت به انتقال خون نیاز است، اما پزشک شما برای هرگونه عارضه آماده خواهد بود.
حتی اگر قصد زایمان سزارین را ندارید، همیشه باید برای موارد غیر منتظره آماده باشید. در ویزیت های پیش از زایمان با پزشک خود، در مورد عوامل خطر زایمان سزارین و آنچه می توانید برای کاهش آن ها انجام دهید، مشورت کنید.
اطمینان حاصل کنید که به تمام سوالات شما پاسخ داده شده است و می دانید که اگر احیانا بنا به دلیلی، نیاز به زایمان سزارین اضطراری قبل از موعد خود داشته باشید، چه اتفاقی پیش روی شما خواهد بود.
از آنجا که طول دوره نقاهت پس از زایمان سزارین، بیشتر است، به فکر نیروی کمکی برای دوران پس از زایمان و خصوصا مراقبت از نوزاد باشید.
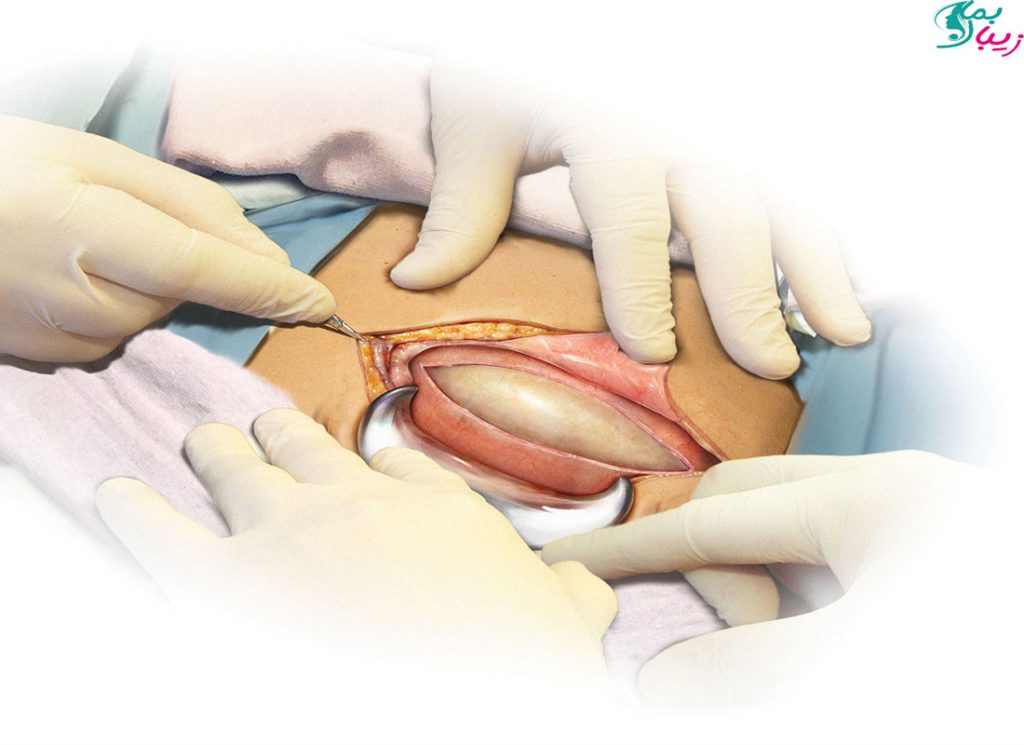
زایمان سزارین چگونه انجام می شود؟
با در نظر گرفتن اینکه بعد از جراحی برای بهبودی به سه یا چهار روز بستری در بیمارستان نیاز هست، برنامه ریزی خود را انجام دهید.
قبل از شروع جراحی، در ابتدا شکم شما تمیز می شود و آماده دریافت مایعات داخل وریدی از طریق (بازوی) بازو خواهید شد. این کار به پزشکان امکان می دهد مایعات و هر نوع دارویی را که ممکن است لازم داشته باشید، به راحتی به شما برسانند. همچنین یک کاتتر در مجرای ادراری شما قرار داده می شود تا ادرار به صورت کامل تخلیه شده و مثانه شما در حین جراحی خالی بماند.
برای انجام سزارین، سه نوع بیهوشی وجود دارد:
بلوک نخاعی (اسپاینال): ماده بی حسی مستقیماً به کیسه ای که نخاع شما را احاطه کرده تزریق می شود، بنابراین قسمت تحتانی بدن شما را بی حس می کند.
اپیدورال: یک بیهوشی مشترک برای زایمان های واژینال و سزارین است که در طی آن، ماده بی حسی در قسمت پایین کمر خارج از کیسه نخاع تزریق می شود.
بیهوشی عمومی: بیهوشی که شما را به خوابی بی درد فرو می برد و معمولاً مختص شرایط اضطراری است.
هنگامی که به درستی دارو دریافت کرده و بی حس شدید، پزشک برشی درست بالای خط موی ناحیه تناسلی ایجاد می کند. این برش به طور معمول در لگن و به صورت افقی است. در شرایط اضطراری، ممکن است برش عمودی باشد. پس از اولین برش، لایه های مختلف برش داده و کالبدشکافی می شوند.
هنگامی که برش در شکم شما ایجاد شد و از پوست، عضله، فاشیا (چربی) و صفاق گذشت، رحم در معرض دید قرار خواهد گرفت و پزشک شما یک برش در رحم ایجاد می کند. این منطقه در طول مراحل تحت پوشش با پرده های مخصوص قرار خواهد گرفت، بنابراین شما قادر به دیدن روش و مراحل کار نخواهید بود.
فرزند نورسیده شما بعد از ایجاد برش دوم بر روی کیسه آمنیوتیک، از رحم خارج می شود. اگر سابقه جراحی شکم، به ویژه سزارین قبلی داشته باشید، ممکن است رسیدن به جنین درون رحم، بیشتر طول بکشد که این به دلیل وجود بافت اسکار ناشی از برش قبلی است.
پزشک ابتدا مایعات موجود در بینی و دهان فرزند شما را پاکسازی کرده و بند ناف او را می برد. سپس نوزادتان به کارکنان بیمارستان تحویل داده می شود تا آنها اطمینان یابند که به طور طبیعی نفس می کشد و او را برای قرار دادن در آغوش شما آماده می کنند.
اگر مطمئن هستید که فرزند دیگری نمی خواهید و موافقت خود را اعلام کرده اید، پزشک می تواند همزمان لوله های رحمی شما را ببندد (توبکتومی).
در انتها پزشک رحم شما را بخیه های قابل جذب ترمیم کرده و شکاف ایجاد شده را می بندد. مدت زمان این کار بیشتر از قسمت اصلی جراحی است.
پیگیری بعد از زایمان سزارین
بعد از زایمان سزارین، شما و نوزادتان حدود سه روز در بیمارستان خواهید ماند. بلافاصله پس از جراحی، شما در ریکاوری نگه داشته خواهید شد. این اجازه می دهد تا با از بین رفتن بیهوشی، میزان مسکن های تنظیم شده به جریان خون شما منتقل شود.
پزشک شما را به بلند شدن و قدم زدن تشویق می کند. این می تواند روند بهبودی را سرعت بخشیده و به جلوگیری از لخته شدن خون و یبوست کمک کند. یک پرستار یا پزشک می تواند به شما آموزش دهد که چگونه به فرزند خود شیر بدهید.
بعد از جراحی پزشک شما توصیه هایی برای مراقبت در منزل ارائه خواهد داد، اما به طور کلی:
- راحت باشید و به خصوص در چند هفته اول استراحت کنید.
- از وضعیت صحیح بدن برای حفاظت از شکم خود استفاده کنید.
- مایعات زیادی بنوشید تا جایگزین مایعات از دست رفته در طی زایمان سزارین شود.
- به مدت چهار تا شش هفته از رابطه جنسی اجتناب کنید.
- در صورت لزوم از داروهای ضد درد استفاده کنید.
- در صورت مشاهده علائم افسردگی پس از زایمان، مانند تغییرات شدید خلق و خو یا خستگی طاقت فرسا، به دنبال درمان باشید.
در صورت مشاهده علائم زیر با پزشک خود تماس بگیرید:
- درد پستان همراه با تب
- ترشحات واژن یا بوی بد دهان یا خونریزی همراه با لخته های بزرگ
- درد هنگام ادرار کردن
- علائم عفونت – به عنوان مثال، تب بیش از 37.7 درجه سانتی گراد، قرمزی، تورم یا ترشح چرکی و بدبو از ناحیه برش











دیدگاه کاربران