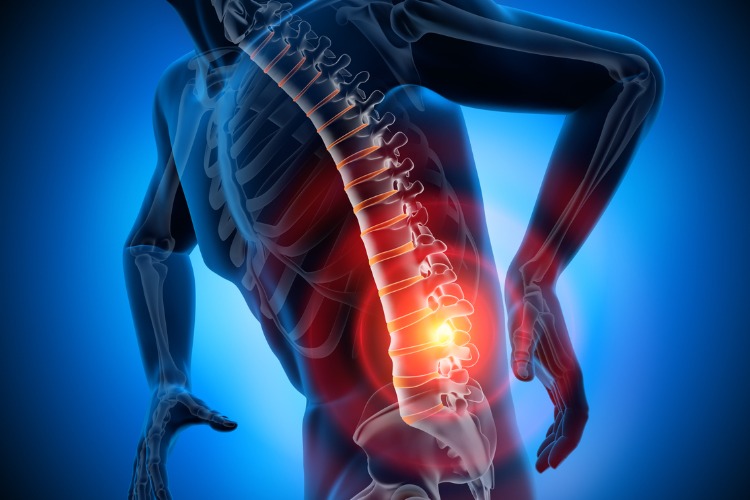
دیسک های ستون فقرات نقشی اساسی در قسمت کمر، به عنوان کمک فنر بین مهره ها ، حمایت از بالاتنه و حرکت گسترده در همه جهات، دارند. اگر دیسکی دچار فتق شود و مقداری از مواد داخلی آن نشت کند ، عملکرد دیسک می تواند به سرعت از نقش حمایتی در زندگی روزمره به ایجاد کننده فشار در عصب تبدیل شده ، و باعث کمر درد و احتمالا درد و علائم عصبی در پایین پا شود.
علائم فتق دیسک معمولا بدون هیچ دلیل مشخصی شروع می شود. گاهی نیز ممکن است هنگامی اتفاق بیفتد که شخصی چیز سنگینی را بلند کند و یا کمر خود را ناگهانی بچرخاند ،و یا هر حرکتی که فشار بیشتری بر دیسک ها وارد می کنند. دیسک کمر یک مشکل پزشکی گسترده است که اغلب افراد 35 تا 50 ساله را درگیر می کند. این مقاله چگونگی ایجاد دیسک کمر ، نحوه تشخیص و گزینه های درمانی جراحی و غیر جراحی را در بر می گیرد.
فهرست مقالات
چگونه دیسک کمر فتق می شود
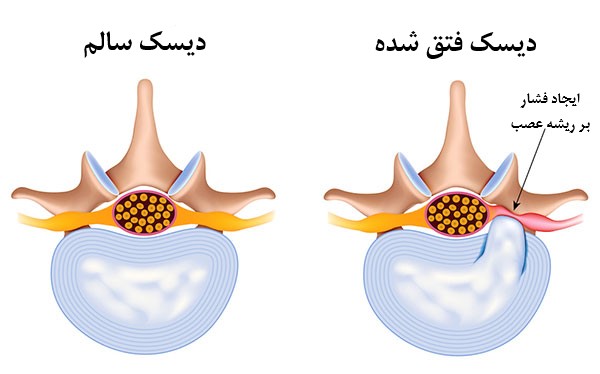
یک حلقه بیرونی سخت به نام آنولوس از فضای ژل مانند داخلی هر دیسک محافظت می کند که به آن هسته پالپوسوس می گویند.
به دلیل پیری، ساییدگی و پارگی ، مقداری از مایعات درون دیسک که باعث انعطاف پذیری و اسفنجی شدن آن ها می شود، از دست می رود. در نتیجه ، دیسک صاف و سخت می شود. این روند، به عنوان تحلیل رفتن دیسک شناخته می شود.
وقتی فشار یا استرس به ستون فقرات وارد می شود ، حلقه بیرونی دیسک ممکن است برجسته شود ، ترک بخورد یا پاره شود. اگر این امر در ناحیه کمر (ستون فقرات کمر) رخ دهد ، بیرون زدگی دیسک ممکن است به ریشه عصب نخاعی مجاور فشار وارد کند. یا ممکن است مواد التهابی از داخل باعث تحریک عصب شود. نتیجه این است که درد در باسن و پایین پا ایجاد می شود.
علائم مشترک دیسک فتق کمر
فتق دیسک با ایجاد فشار بر روی عصب مجاور یا التهاب آن معمولا باعث تشعشع درد در طول عصب می شود. فتق دیسک شایعترین علت ، درد پا در امتداد عصب سیاتیک در پشت ساق است.
اینها برخی از مشخصات عمومی درد فتق دیسک کمر است:
درد پا:
درد پا به طور معمول از کمردرد بدتر است. اگر درد در امتداد مسیر عصب بزرگ سیاتیک پشت ساق پا تابیده شود ، از آن به عنوان سیاتیک یا رادیکولوپاتی یاد می شود.
درد عصب:
معمولا مشهودترین علائم ، به عنوان درد عصبی در پا توصیف می شود. درد به صورت ناخوشایند ، تیز ، برقی ، تابشی یا سوراخ کننده توصیف می شود.
متغیر بودن محل علائم:
بسته به متغیرهایی مانند محل فتق دیسک و میزان فتق ، علائم ممکن است در ناحیه کمر ، باسن ، جلو یا عقب ران ، ساق پا ، پا ویا انگشتان پا احساس شود و معمولا فقط یک طرف بدن را تحت تأثیر قرار می دهد.
علائم عصبی:
بی حسی ، احساس سوزن سوزن شدن، سستی ممکن است در ساق پا ، پا و یا انگشتان پا احساس شود.
افتادن پا :
علائم عصبی ناشی از فتق دیسک کمر ممکن است شامل مشکل در بلند کردن پا هنگام راه رفتن یا ایستادن روی توپ پا (بخشی از پا بین قوس و انگشتان پا) باشد ، وضعیتی که به افتادگی پا معروف است.
درد پایین کمر:
این نوع درد ممکن است کسل کننده یا ضربان دار توصیف شود و ممکن است با سفتی همراه باشد. اگر فتق دیسک منجر به اسپاسم عضلات کمر شود ، درد ممکن است با استراحت نسبی ، یخ یا گرما درمانی، نشستن با تکیه گاه پشتیبانی شده یا صاف به پشت خوابیدن و بالش زیر زانو ، تا حدودی تسکین یابد.
دردی که با حرکت بدتر می شود:
درد ممکن است به دنبال ایستادن یا نشستن طولانی مدت ، یا بعد از راه رفتن حتی در مسافت کوتاه ایجاد شود. یک خنده ، عطسه یا اقدام ناگهانی دیگر نیز ممکن است درد را تشدید کند.
دردی که با خم شدن به جلو بدتر می شود:
بسیاری متوجه می شوند که موقعیت هایی مانند خم شدن یا قوز آوردن به جلو روی صندلی ، یا خم شدن به جلو از ناحیه کمر ، درد پا را به طور قابل توجهی بدتر می کند.
شروع سریع درد :
درد دیسک کمر معمولا به سرعت ایجاد می شود ، اگرچه ممکن است هیچ اقدام یا رویداد قابل تشخیصی وجود نداشته باشد که باعث درد شود.
علائم دیسک کمر معمولا در صورت گسترده بودن فتق، شدیدتر است. اگر فتق دیسک روی عصبی تأثیر نگذارد ، درد می تواند ملایم تر و محدود به کمر باشد.
در برخی موارد ، کمردرد یا درد پا که برای چند روز اتفاق می افتد و از بین می رود ، اولین نشانه وجود فتق دیسک است.
روش های تشخیص دیسک کمر
در طول معاینه فیزیکی ، پزشک از نظر حساسیت کمر شما را بررسی می کند. ممکن است از شما خواسته شود صاف دراز بکشید و پاها را به حالت های مختلفی حرکت دهید، تا در تعیین علت ایجاد درد شما کمک کند.
پزشک شما همچنین ممکن است یک معاینه عصبی برای بررسی موارد زیر انجام دهد:
- رفلکس ها
- قدرت عضلانی
- توانایی راه رفتن
- توانایی احساس لمس های سبک ، یا لرزش
در بیشتر موارد فتق دیسک ، معاینه فیزیکی و سابقه پزشکی تمام مواردی است که برای تشخیص لازم است. اگر پزشک به بیماری دیگری مشکوک شود یا بخواهد بررسی کند کدام عصب تحت تأثیر قرار گرفته است ، ممکن است یک یا چند آزمایش زیر را تجویز کند.
آزمایشات تصویربرداری مانند :
- اشعه ایکس
- سی تی اسکن
- ام آر آی
- میلوگرام ( تزریق یک ماده رنگی به مایع نخاع قبل از گرفتن اشعه ایکس برای تشخیص دقیق)
آزمایشات عصبی :
- مطالعه هدایت عصب
- الکترومیوگرافی (EMG)
الکترومیوگرام و مطالعات هدایت عصبی میزان حرکت تکانه های الکتریکی در امتداد بافت عصبی را اندازه گیری می کنند. این آزمایشات می تواند به تعیین محل آسیب عصبی کمک کند.
گزینه های درمانی دیسک کمر
هدف اصلی درمان هر بیمار کمک به تسکین درد و سایر علائم ناشی از فتق دیسک است. برای دستیابی به این هدف ، برنامه درمانی هر بیمار باید بر اساس منبع درد ، شدت درد و علائم خاصی که بیمار نشان می دهد ، باشد.
به طور کلی ، معمولا به بیماران توصیه می شود قبل از بررسی جراحی ستون فقرات برای دیسک کمر ، دوره های مراقبت محافظه کارانه (غیر جراحی) را شروع کنند. اما برای برخی از بیماران مداخله جراحی زودهنگام مفید تر است. به عنوان مثال ، هنگامی که بیمار به دلیل فشار وارده به ریشه عصب از فتق دیسک دچار ضعف اساسی در بازوها یا پاها می شود ، با انجام جراحی زودتر می توان هرگونه پیشرفت آسیب عصبی را متوقف کرد و یک شرایط مناسب برای بهبودی عصب ایجاد کرد. در چنین مواردی ، بدون مداخله جراحی ، عصب از دست می رود و آسیب ممکن است دائمی شود.
همچنین چند مورد نسبتا نادر وجود دارد که نیاز به مداخله فوری جراحی دارد. به عنوان مثال ، سندرم cauda equina ، که معمولا با ضعف پیشرونده در پاها و یا اختلال ناگهانی عملکرد روده یا مثانه مشخص می شود ، نیاز به مراقبت های پزشکی سریع و جراحی دارد.
رویکرد محافظه کارانه برای درمان دیسک کمر
ترکیبی از گزینه های درمانی محافظه کارانه زیر را می توان حداقل در شش هفته اول ناراحتی و درد به کار برد:
- فیزیوتراپی ، ورزش و کشش ملایم برای کاهش فشار بر ریشه عصب
- یخ درمانی و گرما درمانی برای تسکین درد
- تنظیم پزشکی (مانند تنظیم کایروپراکتیک)
- داروهای ضد التهاب غیر استروئیدی (NSAIDs) مانند ایبوپروفن ، ناپروکسن یا مهار کننده های COX-2 برای تسکین درد
- داروهای مسکن برای تسکین درد
- استروئیدهای خوراکی برای کاهش التهاب و برای تسکین درد
- تزریق اپیدورال برای کاهش التهاب و برای تسکین درد
در صورتی که درمان های محافظه کارانه نتیجه ندهند، پزشک بر اساس شرایط بیمار، ممکن است جراحی را پیشنهاد بدهد. از آنجا که جراحی دیسک کمر، به دلیل حساسیت محل می تواند بسیار خطرناک باشد، بایستی توسط جراحان مختصص ستون فقرات همچون دکتر محمد عیسایی از بهترین جراحان دیسک کمر در شیراز انجام شود. انتخاب متخصص و پزشکی با تجربه تاثیر زیادی در نتیجه بخش بودن جراحی های اینچنینی که نیاز به دقت، تخصص، تجربه بالا دارند، و کاهش عوارض ناشی از آن دارد.
انواع روش های جراحی برای درمان دیسک کمر شامل :
دیسککتومی
در طی این روش ، جراح متخصص دیسک کمر، دیسک آسیب دیده را برمی دارد تا فشار وارد بر اعصاب کاهش یابد. آنها می توانند جراحی را به چند روش انجام دهند:
- دیسککتومی باز یا سنتی : جراح دیسککتومی باز را از طریق ایجاد برشی در کمر انجام می دهد.
- میکرودیسککتومی : از طریق یک برش بسیار کوچکتر انجام می شود. جراح یک لوله نازک را با یک دوربینی که در انتهای آن قرار دارد، وارد بدن کرده تا دیسک آسیب دیده را ببیند و از بین ببرد.
لامینوتومی کمر
گاهی اوقات جراح نیاز به برداشتن تکه استخوانی کوچک به نام لامینا از مهره دارد. لامینا یک پوشش محافظ روی نخاع ایجاد می کند. برداشتن بخشی یا کل آن به جراح کمک می کند تا از فشار بر روی اعصاب بکاهد و درد پا و سیاتیک را برطرف کند.
همجوشی ستون فقرات
بعد از انجام دیسککتومی یا لامینوتومی ، جراح ممکن است دو مهره موجود در دو طرف دیسک را با هم ادغام کند (به کمک ابزار به هم متصل کند تا ثابت شود) تا ستون فقرات تثبیت شود. به این کار همجوشی ستون فقرات گفته می شود. جوش خوردن دو دیسک باعث جلوگیری از حرکت استخوان ها شده و از درد به میزان بیشتری جلوگیری می کند.
جراحی مصنوعی دیسک
فقط تعداد کمی از افراد کاندیدای مناسبی برای جراحی دیسک مصنوعی هستند. زیرا این عمل فقط روی برخی دیسک های کمر کار می کند. اما اگر دکتر شما فکر می کند این یک گزینه مناسب برای شما است ،پزشک دیسک آسیب دیده را با یک پلاستیک یا فلز جایگزین می کنند. دیسک جدید به شما کمک می کند تا ستون فقرات ثابت بماند و به شما اجازه می دهد تا راحت تر حرکت کنید.











دیدگاه کاربران